Способы диагностики трихомониаза у женщин
Трихомонады у женщин в мазке, обнаруженные с помощью инструментальной или лабораторной диагностики, требуют неотложного лечения. Слабая половина человечества в наибольшей степени подвержена трихомониазу и его осложнениям.
Трихомониаз – самая распространенная на планете инфекция, передающаяся половым путем. В 80 % случаев традиционный интимный контакт, при котором один из партнеров инфицирован трихомонадой, заканчивается заражением второго. Единственный эффективный способ борьбы с болезнью – своевременное диагностирование и лечение инфекции антипаразитарными средствами.

Общая информация о трихомониазе и его возбудителе
Возбудитель болезни – трихомонада влагалищная, простейший одноклеточный микроорганизм, относящийся к классу жгутиковых. Паразитирует исключительно на мочеполовых путях человека, вызывая их воспаление.

Трихомонада влагалищная не обладает развитым механизмом приспособления к неблагоприятным условиям окружающей среды. Оказавшись где-нибудь кроме урогенитальных органов, она быстро гибнет.
Губительной для паразита является температура выше 45 °C, сухой воздух, солнечные лучи, растворы моющих и очистительных средств. Благодаря этому трихомониаз хорошо поддается профилактическим мерам.
Однако если заражение трихомонадами все же произошло, высокая скорость размножения, мобильность и патогенность микроорганизма нередко приводят к серьезным осложнениям у женщин.
Хламидии, гонококки и другие возбудители венерических болезней используют трихомонад в качестве средства транспорта и защиты от имунных сил организма при полиинвазиях.
Причины заражения
Основной путь заражения трихомониазом – незащищенный традиционный половой контакт. Специалисты утверждают, что инфицирование при анальном или оральном сексе – редкость.
Реже инфекция передается при контакте пальцев с половыми органами. Возможны, хотя и значительно реже, другие способы заражения трихомониазом. В теплой влажной среде трихомонады могут в течение нескольких часов оставаться живыми на сиденьях унитазов, стенках бассейнов и ванн, на посуде, использующейся для спринцевания.
Доказана возможность инфицирования трихомониазом при непосредственном контакте с влагалищным секретом и спермой зараженных людей, через мочалки, полотенца, постельное и личное белье, другие вещи.

Возможно заражение ребенка трихомонадами от больной матери – как на стадии плода, так и при рождении во время прохождения через родовые пути, колонизированные трихомонадой.
Повышенный риск заражения женщин трихомониазом создают:
- послеродовой период из-за расширения шейки матки и, соответственно, снижения механической защиты;
- постменструальный и менструальный периоды из-за нарушения кислотности влагалищного секрета (для жизнедеятельности трихомонад наиболее комфортной является кислотность 5,5-6,5 pH);
- аборт, создающий благоприятные для микроорганизмов изменения в организме;
- оргазм, при котором матка вместе со спермой может «всосать» и возбудителей трихомониаза и других венерических болезней.
Течение болезни
Проникнув в мочеполовые пути человека, трихомонада крепится к слизистой оболочке и начинает активно размножаться, создавая ДНК-репликанты. Когда количество микроорганизмов достигнет определенного значения, начинается поражение клеток организма хозяина.
Первые признаки инфицирования трихомониазом появляются на 4-5 день с момента проникновения микроорганизмов в организм. Симптомы острой инфекции у разных людей могут различаться, но в основном отмечается:
- дискомфорт в виде боли, зуда, жжения при мочеиспускании и интимной близости;
- отек и гиперемия половых органов;
- желтовато-зеленоватые выделения.
В отличие от мужчин, у которых заболевание часто протекает бессимптомно, и может даже произойти самоизлечение, инфекция у женщин протекает значительно тяжелее, иногда с серьезными осложнениями.

У беременной женщины трихомониаз способен вызвать различные родовые патологии, привести к выкидышу или преждевременным родам.
Диагностика
Основным способом диагностирования трихомониаза у женщин является гинекологический осмотр и микроскопия мазка, который берется из уретры, влагалища и цервикального канала. За 2 часа до времени, на которое назначено взятие мазка, нельзя мочиться, за сутки – не вступать в половые контакты.
Биоматериал рассматривается под микроскопом неокрашенным (трихомонады остаются живыми и подвижными), или окрашенным по Граму или Романовскому-Гимзе. При этом микроорганизмы погибают (фиксируются).
Микроскопия эффективна при выраженном заболевании, и в зависимости от способа дает точность от 40 % до 80 %. Не так уж и много, но это быстрый, дешевый и не требующий дополнительного оборудования (за исключением микроскопа) способ.

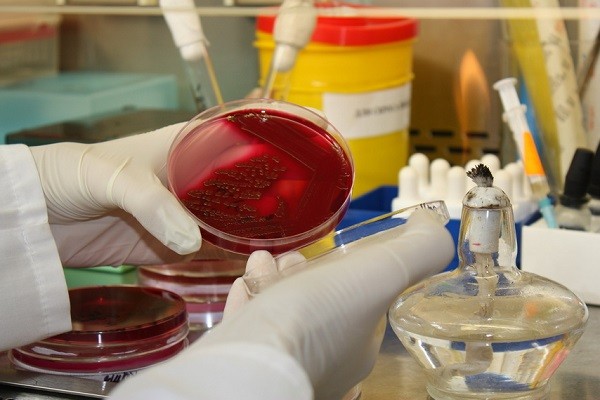
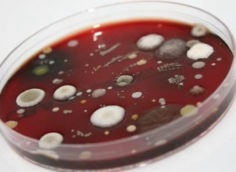
Большей точности диагностирования (до 95 %) достигают, используя культуральный метод – посев биоматериала на питательные среды и исследование в дальнейшем колонии микроорганизмов под микроскопом.
Недостаток культурального способа – значительное время, которое требуется для выращивания колонии, поэтому он используется значительно реже, чем микроскопия.
Из серологических методов применяются ПЦР (обнаружение ДНК паразитов в образцах сыворотки крови) и иммуноферментный анализ – на наличие антител на антигены паразита. ПЦР-диагностика дает очень высокую точность диагностирования, и не требует подтверждения другими способами.
Используемые методы диагностирования зависят иногда от специализации врача. Лечить трихомониаз можно у гинекологов и венерологов. Последние чаще используют микроскопию или посев мазка, гинекологи предпочитают серологические способы. Как показывает практика, женщины чаще обращаются к гинекологу, в то время как мужчины – к дерматовенерологу.
Показатели наличия трихомонады у женщин в мазке
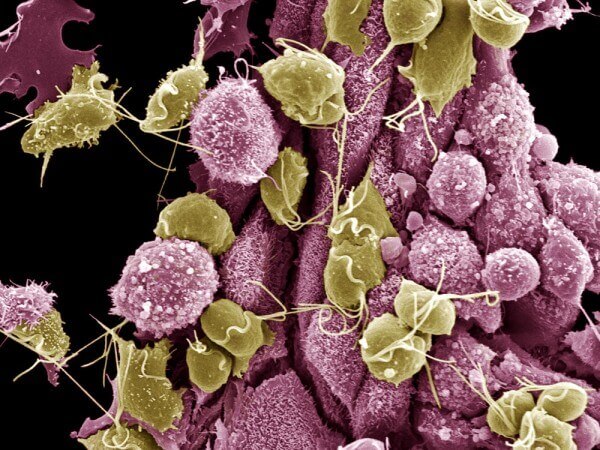
Трихомонады имеют вид капсулы грушевидной формы размерами 10-40 мкм.

На фото, сделанном с большим увеличением под микроскопом можно рассмотреть их жгутики и мембрану, с помощью которых микроорганизы легко перемещаются по слизистой оболочке уретры и влагалища, проникая в самые потаенные уголки.
Основные направления в лечении инфекции
Трихомониаз нечувствителен к антибиотикам, инфекцию лечат нитроимидазолами – противопротозойными и противомикробными препаратами, представителями которых являются: Метронидазол, Тинидазол, Орнидазол, Секнидазол, Тернидазол. Лечебное действие основано на нарушении синтеза белка, снижении тканевого дыхания или аппликации ДНК микробов.

Биодоступность лекарств при приеме внутрь составляет не менее 80 %. Местные формы нитроимидазолов (свечи, гели) также назначаются в некоторых клинических случаях. Но их эффективность в 2 раза ниже, чем у системных средств, поэтому применяются они лишь как дополнительная мера, и не могут заменить средств, принимаемых внутрь.
При острой форме трихомониаза обычно назначают прием Метронидазола коротким курсом (в течение 3-5 дней по одной таблетке с 250 мг активного вещества) или одноразово в дозе до 2 г.
Редко отмечаются случаи развития у трихомонад резистентности к применяемым нитроимидазолам. Поэтому необходимо строго соблюдать дозировку и схему приема лекарства, предписываемые врачом.
При приеме нитроимидазолов противопоказано употребление алкоголя в любом количестве из-за антабусподобного эффекта.
Профилактические меры
Личная профилактика трихомониаза полностью зависит от поведения женщины и предусматривает:
- культуру половых отношений – один постоянный половой партнер, избегание случайных связей;
- применение барьерных средств защиты при интимном контакте – мужские и женские презервативы, мази, свечи;

- высокую личную гигиену, отказ от использования общего белья, мочалок, полотенец и пр.;
- регулярные, не реже раза в полгода, посещения гинеколога или венеролога.
Если произошел случайный интимный контакт, в качестве меры предупреждения инфицирования можно ввести во влагалище 5 мл Мирамистина и обработать им или другим антисептиком половые органы.
Увлекательный рассказ Катерины Макаровой об инфекциях, передаваемых половым путем в видео:
Такая профилактика на 70 % снижает риск заражения трихомонадами при половом контакте с зараженным партнером.